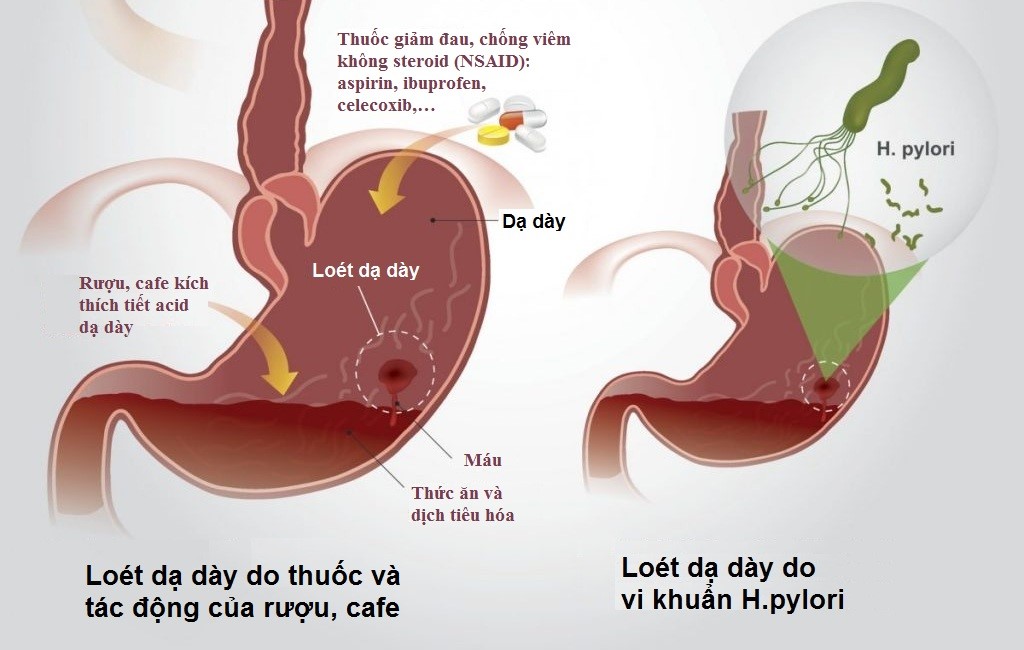
Vi khuẩn Helicobacter pylori sống trên bề mặt niêm mạc dạ dày. Chúng phát triển và có thể gây ra các tình trạng như viêm loét dạ dày, teo dạ dày tá tràng và nặng hơn là ung thư dạ dày. Vi khuẩn HP lây từ người sang người qua nhiều đường khác nhau nên nguy cơ bị nhiễm bệnh trong đời cũng cực kỳ lớn.
1. Đặc điểm hình thái học và cấu trúc của vi khuẩn Helicobacter pylori
Vi khuẩn Helicobacter pylori (H. pylori). Đây là một trực khuẩn gram âm có hình xoắn. Dưới kính hiển vi điện tử, vi khuẩn có kích thước dài 2-4 μm, đường kính 0,5-1 μm, với 2-6 tiêm mao ở một đầu. Hình dạng xoắn và các tiêm mao giúp cho vi khuẩn di chuyển trong lớp nhầy.
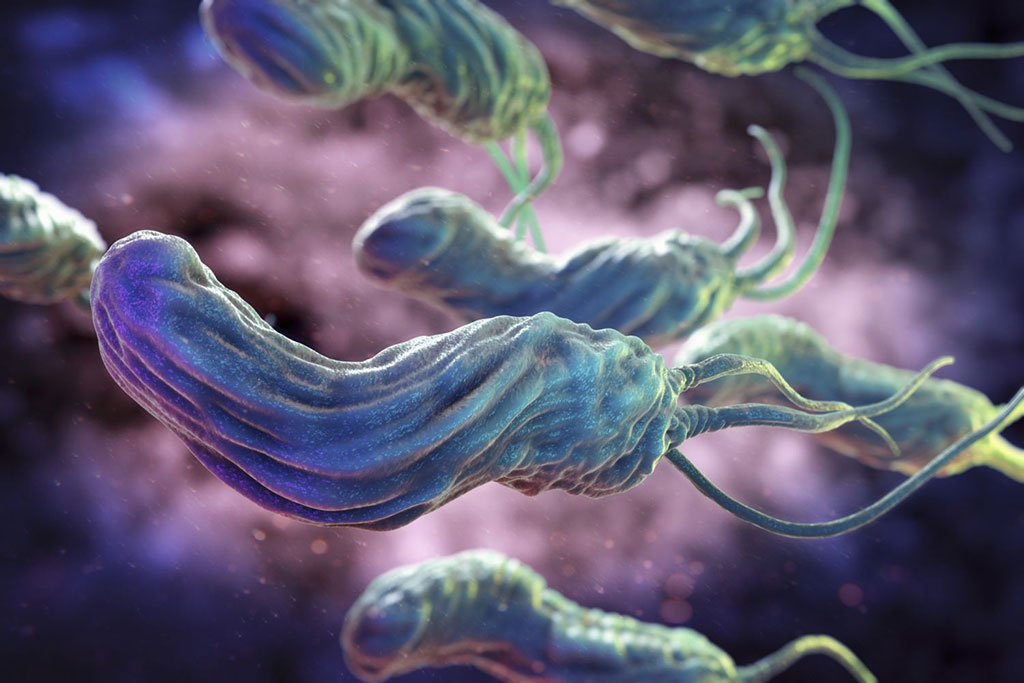
Vi khuẩn sống ở lớp nhầy trên bề mặt niêm mạc dạ dày, một số ít bám trên bề mặt niêm mạc. Helicobacter pylori tăng trưởng ở nhiệt độ 34 – 40 độ C, tốt nhất là 37 độ C. Nó chịu được môi trường pH từ 5.5 – 8.0, tốt nhất là môi trường trung tính.
2. Đặc điểm vi sinh vật của vi khuẩn Helicobacter pylori
Vi khuẩn Helicobacter pylori là vi khuẩn vi ái khí, mọc chậm và cần môi trường nuôi cấy phức tạp trong phòng xét nghiệm. Môi trường chọn lọc thường là Helicobacter – agar hoặc thạch máu ngựa hoặc cừu. Vi trường tối ưu cho sự phát triển của xoắn khuẩn HP là hỗn hợp khí O2:CO2:N2 với tỷ lệ 5:10:85%, tương ứng.
Nhiệt độ nuôi cấy thích hợp nhất là 35 – 37 độ C. Nuôi cấy H. pylori cần có môi trường chọn lọc và kháng sinh thích hợp (gồm: Vancomycine, Trimethoprim, Cefsulodin, Amphotericin B) để ức chế nấm và tạp khuẩn. Mẫu mô niêm mạc dạ dày dùng để nuôi cấy H. pylori không được để quá 2 giờ ở nhiệt độ phòng. Khi nuôi cấy có vi khuẩn mọc trên môi trường đặc, các khuẩn lạc nhỏ như đầu đinh ghim, đường kính khoảng 1 mm, trơn láng, hơi mờ thường sẽ xuất hiện từ ngày thứ 2 đến ngày thứ 5 trên bề mặt đĩa thạc.
3. Đặc điểm các yếu tố gây bệnh của vi khuẩn Helicobacter pylori
Các yếu tố liên quan sinh cư và gây bệnh của vi khuẩn Helicobacter pylori bao gồm vai trò của tiêm mao, enzyme urease, yếu tố bám dính và các yếu tố độc lực của vi khuẩn. Các tiêm mao giúp H. pylori di chuyển xuyên qua lớp nhầy đến bề mặt niêm mạc, nơi có pH trung tính để sinh sống và xâm nhập vào tế bào biểu mô vật chủ để gây bệnh. Enzyme urease xúc tác thủy phân ure, một sản phẩm của quá trình phân hóa protein trong thức ăn ở dạ dày, cuối cùng tạo ra NH4+, vừa là độc lực gây bệnh vừa kháng acid để cho H. pylori tồn tại. Các yếu tố bám dính gồm: BabA (HopS), SabA và SabB (HopP), OipA (HopH) là các protein màng ngoài, giúp vi khuẩn tăng cường kết dính vào tế bào biểu mô dạ dày để gây bệnh.
Vi khuẩn Helicobacter pylori có nhiều yếu tố độc lực, trong đó kháng nguyên kết hợp độc tố tế bào cagA (cytotoxin-associated gene A) và độc tố gây không bào vacA (vacuolating cytotoxin) được nghiên cứu nhiều nhất. Các độc lực này cùng với DupA, IceA, OipA và BabA của H. pylori có liên quan đến tiên lượng viêm teo dạ dày, dị sản ruột và những bệnh cảnh lâm sàng nặng.
4. Dịch tễ và đường lây truyền vi khuẩn Helicobacter pylori
Năm 1994, Tổ chức Y tế thế giới ước chừng hơn 50% dân số toàn cầu bị nhiễm vi khuẩn Helicobacter pylori. Eusebi LH tổng kết các nghiên cứu năm 2013-2014 cho thấy khoảng một phần ba dân số người lớn Bắc Âu và Bắc Mỹ nhiễm H. pylori. Tỷ lệ nhiễm vi khuẩn Helicobacter pylori ở Đông Âu, Nam Phi và Châu Á trên 50%.
Nghiên cứu ở nước ta năm 2005, tại hai nơi là Hà Nội và Hà Tây cho thấy tỷ lệ nhiễm vi khuẩn HP chung ở cộng đồng dân cư là 74,6%. Người là vật chủ quan trọng nhất với loại xoắn khuẩn này. Các cơ chế lây truyền của vi khuẩn Helicobacter pylori gồm lây từ người sang người thông qua nguồn nước bị nhiễm hoặc dịch tiết ở miệng và lây do chăm sóc y tế. Lây truyền H. pylori từ người sang người thông qua các đường: miệng – miệng, phân – miệng. Lây truyền từ nguồn nước là do nước bị nhiễm H. pylori.
4.1. Cơ chế gây bệnh của vi khuẩn Helicobacter pylori trong viêm dạ dày mạn
Những kết cục bệnh lý khác nhau khi bị nhiễm H. pylori trên người bệnh như viêm dạ dày, loét dạ dày tá tràng, và ung thư dạ dày là do sự tương tác giữa vi khuẩn, 8 vật chủ và các yếu tố môi trường. Helicobacter pylori gây bệnh thông qua bốn bước (Hình 1.1):
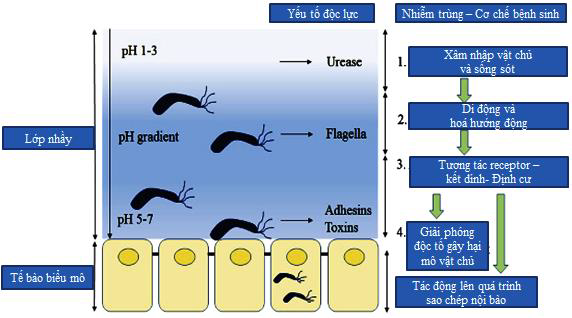
- 1. H. pylori sống được trong môi trường axit dạ dày
- 2. di chuyển về bề mặt tế bào biểu mô dạ dày nhờ hệ thống tiêm mao
- 3. bám dính vào các thụ thể vật chủ nhờ các yếu tố bám dính
- 4. Tiết độc tố gây bệnh
Vào giai đoạn đầu bị nhiễm, sau khi vào dạ dày người bệnh, H. pylori tiết urease để phân hủy ure trong dạ dày thành ammonia, nhờ đó trung hòa được môi trường axit bao quanh vi khuẩn, giúp nó sống sót (Hình 1.1).
Tiếp theo, H. pylori tiết ra phospholipase và nhờ ammonia tạo ra từ thủy phân ure làm lớp nhầy bị mỏng và loãng hơn; nhờ hình dạng xoắn ốc và các tiêm mao, nó di chuyển xuyên qua lớp nhầy để đến lớp đáy, nơi pH khoảng 7,0. Các tiêm mao cũng có vai trò kết dính vi khuẩn với tế bào biểu mô. Nhờ sự tương tác giữa các yếu tố bám dính của vi khuẩn với các thụ thể trên bề mặt tế bào biểu mô (quan trọng nhất là BabA, SabA, NAP, Hps60, AlpA, AlpB, HopZ và LabA) nên vi khuẩn được bảo vệ không bị tống xuất bởi nhu động dạ dày.
Cuối cùng H. pylori tiết các độc tố bao gồm cả cagA, vacA gây tổn thương mô. Bề mặt lớp biểu mô dạ dày là nơi tương tác giữa H. pylori và vật chủ, tiết ra các protein hoạt hóa bạch cầu khởi động miễn dịch bẩm sinh và kích hoạt bạch cầu đa nhân trung tính, dẫn đến các bệnh lý viêm và loét.
Có nhiều chất do H. pylori tiết ra hoặc do H. pylori kích thích tế bào vật chủ tiết ra, tham gia vào cơ chế gây bệnh. Một số chất gây bệnh chính do H. pylori tiết ra gồm: urease, phospholipase, alcohol dehydrogenase, vacA, cagA, carbonic anhydrase, superoxide dismutase, catalase, yếu tố hoạt hóa tiểu cầu, neuramidase, fucosidase và protein hoạt hóa bạch cầu đa nhân trung tính của H. pylori (Hp-NapA).
Nhiễm H. pylori kích thích tế bào vật chủ gia tăng sự sao chép của các gene tạo cytokine tiền viêm và các chymokine, dẫn đến đáp ứng viêm thể hiện bằng sự xâm nhập của các bạch cầu hạt trung tính vào lớp cơ niêm. Thêm vào đó, urease do H. pylori tiết ra kích thích tế bào biểu mô tạo ra các interleukin (IL) tiền viêm như IL-2, 6, 8 và TNF (tumor necrosis factor – yếu tố gây hoại tử khối u) làm gia tăng đáp ứng viêm tại chỗ.
4.2. Diễn biến tự nhiên của viêm dạ dày mạn có vi khuẩn Helicobacter pylori
Viêm dạ dày mạn là một quá trình viêm qua nhiều giai đoạn, tiến triển và kéo dài cả đời. Nhiễm H. pylori thường mắc phải từ nhỏ và giai đoạn cấp hiếm khi được chẩn đoán, sau đó, hầu hết bệnh nhân sẽ chuyển thành viêm dạ dày mạn, trong số đó 90% trường hợp có thể không có triệu chứng.
Viêm dạ dày do xoắn khuẩn HP bắt đầu với hình ảnh viêm ở hang vị , sau đó lan dần lên thân vị, tạo thành dạng viêm thân vị chủ yếu hoặc viêm toàn bộ dạ dày. Viêm dạ dày mạn không teo do xoắn khuẩn HP sau một thời gian dẫn đến viêm teo, dị sản ruột, loạn sản và ung thư dạ dày.
Diễn biến lâm sàng của nhiễm H. pylori còn tùy vào độc lực vi khuẩn và vật chủ (cơ địa gen và đáp ứng miễn dịch). Bệnh nhân có tăng tiết axit thường viêm hang vị là chủ yếu và dễ bị loét hành tá tràng. Bệnh nhân tiết axit thấp thường viêm thân vị, dễ bị loét dạ dày, teo dạ dày, dị sản ruột, loạn sản và cuối cùng là ung thư dạ dày.
Nếu không được điều trị tiệt trừ, 100% bệnh nhân nhiễm xoắn khuẩn HP giai đoạn cấp sẽ chuyển thành viêm mạn. Trong đó 20% viêm mạn hang vị diễn tiến đến loét tá tràng, <1% viêm dạ dày mạn các thể dẫn đến u dạng mô lympho liên kết với niêm mạc (Mucosa-Associated Lymphoid Tissue – MALT), 10% viêm dạ dày thân vị hoặc viêm teo đa ổ chuyển thành loét dạ dày và 2% sẽ tiến triển thành ung thư dạ dày.
4.3. Chỉ định điều trị tiệt trừ vi khuẩn Helicobacter pylori
Các chỉ định điều trị tiệt trừ vi khuẩn Helicobacter pylori theo “Khuyến cáo chẩn đoán và điều trị H. pylori tại Việt Nam” của Hội khoa học tiêu hóa Việt Nam năm (2013) có các dạng điều trị sau:
– Loét dạ dày – tá tràng.
– U MALT (mucosa-associated lymphoid tissue – u dạng mô lympho liên kết với niêm mạc).
– Viêm dạ dày mạn teo.
– Có người thân quan hệ huyết thống trực tiếp bị ung thư dạ dày (cha mẹ, anh chị em ruột).
– Sau phẫu thuật điều trị ung thư dạ dày.
– Bệnh nhân mong muốn (sau khi đã được thầy thuốc thảo luận và tư vấn kỹ).
– Rối loạn tiêu hoá không do loét.
– Nhằm làm giảm nguy cơ loét và xuất huyết tiêu hoá do loét ở bệnh nhân bắt đầu điều trị với nhóm thuốc kháng viêm không steroid.
– Trước khi điều trị với aspirin dài ngày ở bệnh nhân có nguy cơ loét và biến chứng loét cao.
– Bệnh nhân được điều trị bằng aspirin liều thấp dài ngày và có tiền sử xuất huyết tiêu hoá trên hoặc tiền sử thủng loét dạ dày – tá tràng.
– Bệnh trào ngược dạ dày – thực quản cần điều trị với PPI lâu dài.
– Thiếu máu thiếu sắt không giải thích được hoặc ban xuất huyết giảm tiểu cầu vô căn.
Liên hệ ngay với bác sĩ Trần Cảnh để được đặt lịch khám sớm nhất!
Thông tin liên hệ:
Website: Drcanh.vn
Fanpage: Bác sĩ Trần Cảnh – Bệnh viện K Trung ương
Hotline: 024.7300.1022
Email: [email protected]
[…] Sinh thiết giải phẫu chuẩn đoán ung thư tiêu hóa sớm hoặc làm mô bệnh chẩn đoán vi khuẩn HP. […]