Ung thư dạ dày sớm được định nghĩa là tổn thương ung thư tại lớp niêm mạc và dưới niêm mạc, không kể tới có sự di căn hạch. Hầu hết các triệu chứng của ung thư dạ dày rất âm thầm, không triệu chứng nên các bệnh nhân đến khám thường phát hiện ở giai đoạn muộn do vậy kết quả điều trị hạn chế và tỷ lệ tử vong cao. Chính vì vậy việc tầm soát và phát hiện ung thư dạ dày sớm là rất quan trọng.
Phát hiện ung thư dạ dày sớm giúp giảm tỷ lệ tử vong
Theo nhiều nghiên cứu tại Nhật Bản và Châu Âu, tỷ lệ sống sau 5 năm của nhóm bệnh nhân ung thư dạ dày sớm đạt trên 90%. Việc phát hiện sớm ung thư dạ dày sớm là chìa khóa giúp giảm tỷ lệ tử vong, nâng cao hiệu quả điều trị cho bệnh nhân. Hàng năm tại Nhật Bản, nhờ có chương trình khám sàng lọc, có gần 10.000 ca ung thư dạ dày sớm được phát hiện, tương ứng với 50% tổng số ca ung thư dạ dày được điều trị.
Chính vì vậy, trong những năm 1990, kĩ thuật cắt tách dưới niêm mạc qua nội soi (ESD) được phát triển là một lựa chọn phù hợp cho phép cắt bỏ cả khối với tổn thương, giúp chẩn đoán chính xác mô bệnh học và giảm tỉ lệ tái phát. Hạn chế của ESD là kĩ thuật khó, do đó đòi hỏi bác sĩ nội soi có nhiều kinh nghiệm.
Xem thêm: Nguyên nhân gây bệnh ung thư dạ dày và cách điều trị
Nội soi dạ dày để phát hiện ung thư dạ dày sớm
Hiện nay, nội soi dạ dày ống mềm được khuyến cáo là thăm dò trong sàng lọc ung thư dạ dày. Với sự phát triển không ngừng về kỹ thuật, các thế hệ máy nội soi ra đời ngày càng được trang bị nhiều công nghệ giúp cho việc chẩn đoán và điều trị cho người bệnh ngày thuận lợi.
Những chuyên gia hàng đầu về nội soi Nhật Bản đã khuyến cao sử dụng một quy trình nội soi được chuẩn hóa với tên gọi nội soi dạ dày có hệ thống – systemic screening protocol for stomach được viết tắt là SSS, yêu cầu với dạ dày ghi lại tối thiểu 22 hình ảnh với các vị trí của dạ dày theo các vùng giải phẫu, giúp cho quá trình kiểm tra dạ dày một cách toàn diện, dễ dàng trong đánh giá, kiểm tra và phục vụ trong nghiên cứu.
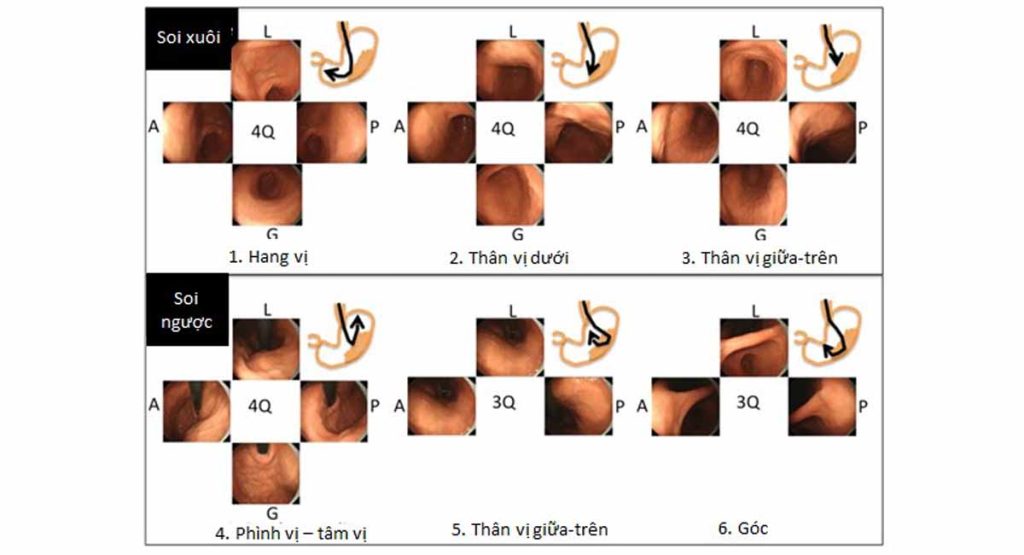
Tiếp theo đó, để phân tích kĩ hơn về những tổn thương nghi ngờ ở dạ dày, những năm gần đây, kỹ thuật nội soi với hình ảnh ánh sáng tăng cường như hệ thống nội soi có dải ánh sáng hẹp NBI được phát triển bởi hãng OLYMPUS – Nhật Bản, cho phép quan sát các mô với độ chi tiết cao hơn bằng cách giả lập nhuộm màu các mô, từ đó phân tích đặc điểm cấu trúc vi bề mặt của tổn thương, giúp chẩn đoán phân biệt chính xác tổn thương tăng sinh hay không tăng sinh.
Phân loại ung thư dạ dày sớm
Hiệp hội nội soi tiêu hóa Nhật Bản phân loại ung thư dạ dày sớm thành 3 típ:
1. Típ I (típ lồi): U phát triển nổi lồi trên bề mặt niêm mạc dạ dày có dạng polyp dạng cục hay nhú nhung mao, gặp khoảng 20%.
2. Típ II (típ phẳng): Chia làm 3 nhóm nhỏ:
- Nhóm IIa (phẳng gồ): Mô u phát triển ở niêm mạc tạo thành một mảng nhỏ hơi gồ lên, ranh giới rõ chỉ cao hơn một chút so với niêm mạc xung quanh.
- Nhóm IIb (phẳng dẹt): Mô u phát triển ở niêm mạc tạo thành mảng nhỏ hơi chắc và tương đối phẳng so với niêm mạc bình thường xung quanh. Loại này khó phát hiện trên nội soi trừ một vài thay đổi về màu sắc.
- Nhóm IIc (phẳng lõm): Vùng u hơi lõm xuống thấp hơn so với niêm mạc xung quanh. Lõm có thể do mô u hoại tử loét, bề mặt phủ lớp dịch phù tơ huyết mỏng. Type này chiếm khoảng 30-50% [29].
3. Típ III (típ loét): Tổn thương loét có độ sâu tương đối rõ, loại này gặp khoảng 20-40%.
Hay gặp tổn thương của các týp kết hợp với nhau: týp IIa+IIc, týp IIc+III.
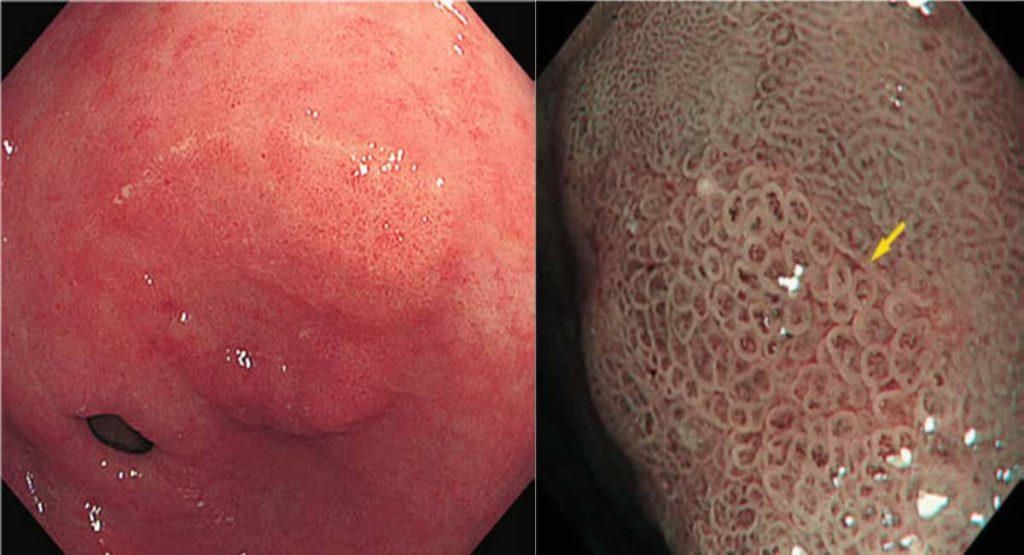
Tổn thương ung thư dạ dày sớm có đường biên giới rõ ràng so với niêm mạc xung quanh. Khi tổn thương không có đường biên giới rõ với niêm mạc xung quanh thì có thể kết luận ngay tổn thương là lành tính. Tuy nhiên khi tổn thương có đường biên giới rõ thì phải kết hợp với sự không đều hoặc biến mất của cấu trúc vi mao mạch và hoặc sự không đồng đều về cấu trúc hoặc biến mất của bề mặt niêm mạc
Chỉ định ESD với tổn thương ung thư dạ dày sớm
Theo Guideline điều trị ung thư dạ dày 2010 của hiệp hội ung thư dạ dày Nhật Bản, nguyên tắc cơ bản của điều trị ESD là: khả năng có di căn hạch là thấp nhất đồng thời khối u có kích thước và vị trí phù hợp để có thể cắt bỏ nguyên khối (en bloc). Chỉ định tuyệt đối cho ESD được định nghĩa: ung thư biểu mô tuyến típ biệt hóa ở giai đoạn T1a (trên lâm sàng và nội soi) mà đường kính <= 2cm, không kể hình thái đại thể, không có loét hoặc sẹo loét.
Hiện nay, ESD có thêm chỉ định mở rộng, bao gồm các khối u được chẩn đoán lâm sàng ở giai đoạn T1a và thoả mãn một trong các điều kiện:
(a) Típ biệt hóa, không có loét, kích thước > 2cm.
(b) Típ biệt hóa, có loét, kích thước ≤ 3cm.
(c) Típ không biệt hóa, không có loét, kích thước ≤ 2cm.
Tất cả các tổn thương này không nên có xâm nhập mạch bạch huyết hoặc mạch máu.
Xem thêm: Kỹ thuật ESD điều trị ung thư sớm ống tiêu hoá
Kỹ thuật cắt tách niêm mạc qua nội soi
Sự phát triển của các kỹ thuật cắt bỏ mô u qua nội soi hiện nay bắt đầu bằng can thiệp cắt polyp vào những năm 1960. Kể từ đó, các nhà nghiên cứu đã tìm kiếm một phương pháp để lấy các mẫu lớn hơn. Các kỹ thuật cắt hớt niêm mạc nội soi (EMR) khác nhau đã được phát triển ở Nhật Bản trong những năm 1980 và đầu những năm 1990 như là lựa chọn điều trị xâm lấn tối thiểu cho ung thư dạ dày giai đoạn sớm.
Công nghệ trong lĩnh vực này đã phát triển đều đặn và giúp kỹ thuật cắt bỏ niêm mạc nội soi dễ dàng hơn, an toàn và đáng tin cậy hơn. Trước khi phát triển bóc tách dưới niêm mạc qua nội soi (ESD), các kỹ thuật ER thông thường đã bị hạn chế bởi kích thước tổn thương, bị giới hạn bởi đường kính của lọng cắt. Do đó, chỉ định ER được giới hạn ở những tổn thương nhỏ có đường kính dưới 20mm.
Trên thực tế, tỷ lệ cắt bỏ en bloc của các kỹ thuật EMR ngay cả đối với các tổn thương nhỏ cũng không đạt tới 70%, và kết quả cắt bỏ không hoàn toàn và từng phần có thể dẫn đến tái phát tại chỗ. ESD được phát triển để khắc phục những hạn chế của EMR với các tổn thương có kích thước lớn hơn.
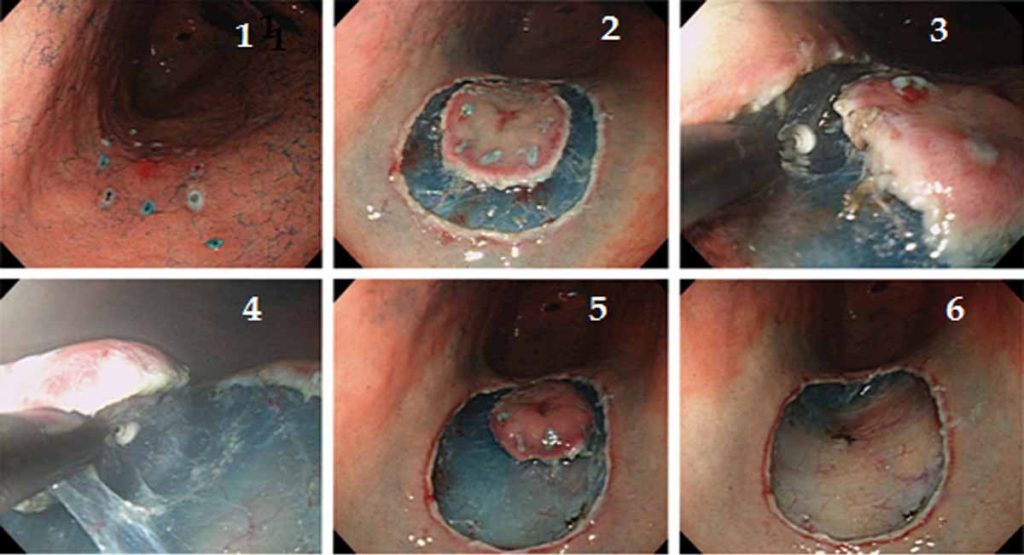
Minh họa các bước kĩ thuật can thiệp cắt tách dưới niêm mạc qua nội soi
Trong quá trình can thiêp, niêm mạc bị bệnh được phẫu tích triệt để từ các mô lành xung quanh với các thao tác cẩn thận, lặp lại tỉ mỉ, đảm bảo an toàn các diện cắt bên và diện cắt dọc. Khái niệm về cắt bỏ en-bloc trong can thiệp ESD được mọi người đánh giá cao như một phương pháp mong muốn, trong đó tôn trọng nguyên tắc phẫu thuật cắt bỏ toàn diện tổn thương cách xa tổ chức lành tính bằng quan sát trực tiếp trong nội soi.
Kỹ thuật lấy mẫu mô en-bloc cho phép đánh giá chính xác mô học về khả năng điều trị và tối ưu hóa các điều kiện để loại bỏ khối u hoàn toàn so với cắt bỏ từng phần. Những lợi thế này đã dẫn đến việc áp dụng nhanh chóng kỹ thuật và ứng dụng trên toàn bộ đường tiêu hóa. Nhiều nghiên cứu tại châu Á chỉ ra rằng ESD làm tăng tỷ lệ cắt bỏ hoàn toàn tổn thương và giảm tái phát tại chỗ so với các phương pháp can thiệp qua nội soi ống mền trước đó.
Lời kết
Với những thông tin đã cung cấp hy vọng các bạn sẽ có thêm nhiều góc nhìn về kỹ thuật cắt tách niêm mạc qua nội soi (ESD) được sử dụng trong phẫu thuật ung thư dạ dày sớm. Đây là một phương pháp tiên tiến và vô cùng an toàn nên người bệnh có thể yên tâm. Hãy để lại thông tin để được tư vấn và đặt lịch khám sớm nhất với bác sĩ Trần Cảnh.
Thông tin liên hệ:
Website: Drcanh.vn
Fanpage: Bác sĩ Trần Cảnh – Bệnh viện K Trung ương
Hotline: 024.7300.1022
Email: [email protected]
[…] Xem thêm: ESD cho tổn thương ung thư dạ dày sớm […]